Terapia di Mantenimento Parodontale
La terapia di mantenimento parodontale rappresenta la fase più importante nel controllo a lungo termine della parodontite. Molti pazienti pensano che la cura della malattia gengivale si concluda dopo il trattamento iniziale, ma in realtà il mantenimento è fondamentale per evitare recidive e perdita dei denti.
La salute del parodonto, l’insieme dei tessuti che sostengono i denti, comprendente la gengiva, il legamento parodontale, il cemento radicolare e l’osso alveolare, è molto più vulnerabile di quanto si pensi. Milioni di italiani convivono quotidianamente con una forma di malattia parodontale senza saperlo, spesso interpretando il sanguinamento gengivale o la mobilità dei denti come fenomeni normali e transitori. In realtà, la parodontite è una patologia infettiva cronica che, se non trattata e controllata nel tempo, porta a distruzione ossea irreversibile e, nella peggiore delle ipotesi, alla perdita dei denti.
Fortunatamente, negli ultimi decenni la ricerca odontoiatrica ha compiuto passi da gigante. Oggi disponiamo di protocolli terapeutici efficaci per arrestare la progressione della malattia. Ma c’è un aspetto che ancora troppi pazienti sottovalutano: la terapia non si esaurisce con la fase attiva del trattamento. Il vero pilastro del successo a lungo termine è la terapia di mantenimento parodontale, un percorso di controllo e prevenzione che deve accompagnare il paziente per tutta la vita.
Che cos’è la malattia parodontale
Prima di comprendere la terapia di mantenimento parodontale, è fondamentale avere chiaro il meccanismo della malattia. La parodontite è causata da batteri patogeni specifici che colonizzano la bocca, formando strutture aggregate dette biofilm o placca batterica. In condizioni di igiene orale inadeguata, questa placca si mineralizza dando origine al tartaro, una concrezione dura e porosa che costituisce una superficie ideale per ulteriore proliferazione batterica.
La risposta infiammatoria del sistema immunitario ai batteri del biofilm è il motore distruttivo della malattia. Il corpo, cercando di difendersi dall’infezione, attiva mediatori chimici che, portano alla degradazione del tessuto osseo e connettivo circostante. Si formano così le cosiddette tasche parodontali: spazi patologici tra la gengiva e la radice del dente, in cui i batteri trovano un ambiente protetto e difficile da raggiungere con la normale igiene domiciliare.
La fase attiva del trattamento
Il trattamento della parodontite prevede, in prima battuta, una fase attiva non chirurgica denominata terapia parodontale. L’obiettivo è rimuovere meccanicamente il biofilm e il tartaro sottogengivale, bonificare le tasche e ridurre la carica batterica al di sotto della soglia critica che mantiene attiva l’infiammazione. Questo si ottiene attraverso la strumentazione manuale e ultrasonica da parte dell’igienista dentale o dell’odontoiatra.
In alcuni casi, quando le tasche sono particolarmente profonde o la risposta alla terapia causale è insoddisfacente, si ricorre alla terapia chirurgica parodontale. Gli interventi di chirurgia resettiva o rigenerativa consentono di accedere direttamente alle superfici radicolari più compromesse, ridurre la profondità delle tasche e, in casi selezionati, ottenere una rigenerazione dei tessuti persi.
Al termine di questa fase attiva, nella maggior parte dei casi si ottengono risultati clinicamente significativi: riduzione dell’infiammazione, chiusura o riduzione delle tasche, assenza di sanguinamento al sondaggio. Il paziente, e a volte anche il clinico meno esperto, potrebbe pensare che il lavoro sia terminato. Ma è qui che comincia la parte forse più importante di tutto il percorso. La terapia di mantenimento parodontale.
Il concetto di terapia di mantenimento parodontale
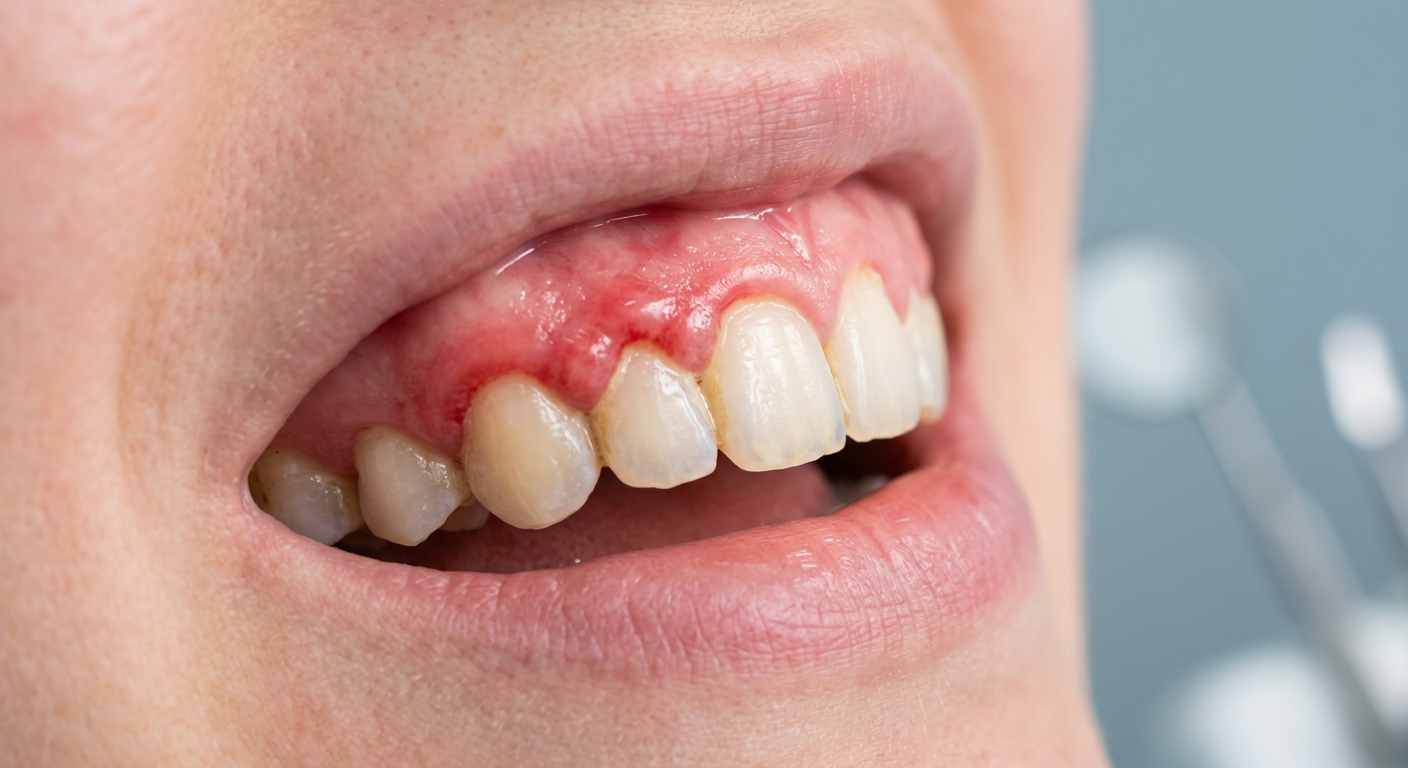
La parodontite è una malattia cronica. Questo significa che, anche dopo un trattamento impeccabile, la suscettibilità individuale del paziente non scompare. I batteri parodontopatogeni possono ricolonizzare le tasche residue in poche settimane, e l’infiammazione può riprendere silenziosamente, senza sintomi evidenti. È per questo che la comunità scientifica internazionale ha definito il protocollo di terapia di supporto parodontale (TSP), anche nota come terapia di mantenimento parodontale, come componente irrinunciabile di qualsiasi piano di trattamento parodontale completo.
La TSP consiste in sedute periodiche di rivalutazione clinica, igiene professionale approfondita e rinforzo motivazionale. L’intervallo tra le sedute varia da paziente a paziente in base al rischio individuale: in genere oscilla tra i 3 e i 6 mesi, ma può essere più frequente nei pazienti ad alto rischio o meno frequente in chi mostra una risposta eccellente e una igiene domiciliare impeccabile.
Cosa avviene durante una seduta di mantenimento parodontale?
Ogni appuntamento comprende una rivalutazione clinica con sondaggio parodontale, rilevazione degli indici di placca e sanguinamento, igiene professionale sopra e sottogengivale, lucidatura e fluoroprofilassi, oltre a istruzioni personalizzate sull’igiene domiciliare. In caso di recidiva o progressione della malattia, si pianifica la ripresa della terapia attiva.
L’igiene domiciliare: il primo presidio di mantenimento
Nessun programma di mantenimento professionale può funzionare in assenza di un’igiene domiciliare accurata e costante. Il paziente parodontale deve essere istruito e motivato all’uso corretto di spazzolino (manuale o elettrico a testina oscillante), filo interdentale o scovolini, scovolini interdentali di dimensione adeguata agli spazi presenti, e in alcuni l’utilizzo di collutori a base di clorexidina in fasi di recidiva infiammatoria.
È dimostrato che la placca batterica inizia a formarsi entro poche ore dalla pulizia dei denti, e che dopo 24-48 ore si struttura in biofilm organizzati, progressivamente più difficili da rimuovere. Il controllo meccanico quotidiano della placca da parte del paziente è quindi condizione necessaria, sebbene non sufficiente da sola, per mantenere i risultati ottenuti con la terapia.
I fattori di rischio che influenzano il mantenimento
Non tutti i pazienti parodontali hanno lo stesso profilo di rischio. La suscettibilità individuale alla malattia è modulata da numerosi fattori, sia locali che sistemici. Tra i principali fattori di rischio modificabili, il fumo di sigaretta occupa un posto di primo piano: i fumatori mostrano una risposta alla terapia significativamente peggiore, tasche residue più profonde e maggiore probabilità di recidiva. Smettere di fumare è pertanto un obiettivo terapeutico a tutti gli effetti.
Il diabete, soprattutto se non ben controllato, è un altro fattore di rischio sistemico di grande importanza. Esiste una relazione bidirezionale tra parodontite e diabete: la malattia parodontale peggiora il controllo glicemico, e l’iperglicemia cronica favorisce l’infiammazione parodontale.. La collaborazione tra odontoiatra e medico di medicina generale è quindi fondamentale nei pazienti diabetici. L’odontoiatra spesso può intercettare la patologia.
Tra i fattori di rischio non modificabili vi sono la predisposizione genetica, l’età e alcune condizioni immunologiche. Questi pazienti richiedono protocolli di mantenimento più intensivi e un monitoraggio più stretto.
Le evidenze scientifiche a supporto del mantenimento
La letteratura scientifica è inequivocabile: i pazienti che aderiscono regolarmente alla terapia di supporto parodontale mantengono i risultati del trattamento nel tempo e hanno una probabilità significativamente più bassa di perdere denti rispetto ai non aderenti. Studi longitudinali su periodi di 10, 20 e persino 30 anni hanno dimostrato che la compliance alla TSP è il principale predittore del successo a lungo termine, superando per importanza persino la tecnica chirurgica adottata.
Al contrario, i pazienti che abbandonano il protocollo di mantenimento mostrano una progressione della malattia e una perdita ossea progressive, anche quando la terapia attiva aveva dato ottimi risultati iniziali. Questo conferma che la malattia parodontale, in assenza di un controllo regolare, tende a riacutizzarsi e a progredire inesorabilmente.
Il ruolo dell’odontoiatra e dell’igienista dentale
La terapia di mantenimento è un lavoro di squadra. Il successo dipende dalla sinergia tra il paziente, l’igienista dentale e l’odontoiatra specialista in parodontologia. L’igienista dentale è il professionista di riferimento per le sedute di mantenimento, che esegue la rivalutazione clinica, l’igiene sottogengivale, l’istruzione all’igiene orale e il monitoraggio nel tempo. L’odontoiatra interviene per la valutazione complessiva, le decisioni terapeutiche più complesse e, quando necessario, la pianificazione di una nuova fase attiva di trattamento.
Il coordinamento con altri specialisti è altrettanto importante. Nel caso di pazienti che necessitano di trattamento ortodontico, ad esempio, la parodontite deve essere completamente stabilizzata prima di iniziare qualsiasi movimento dentale. Avviare un trattamento ortodontico in un paziente parodontopatico con infiammazione attiva rappresenta infatti un errore, poiché può peggiorare la condizione e accelerare la perdita di tessuto osseo. I pazienti in terapia ortodontica richiedono pertanto un monitoraggio parodontale ancora più attento.
Su questo aspetto cruciale dell’integrazione tra odontoiatria e salute parodontale, risulta particolarmente approfondita la trattazione proposta da DR GALLONE ORTODONZIA LINGUALE SRL, studio specializzato con sede a Catania, che nel loro articolo dedicato alla terapia di mantenimento parodontale illustra con chiarezza il percorso clinico ideale, le modalità di controllo nel tempo e l’importanza di un approccio multidisciplinare che tenga conto sia della funzione occlusale che della stabilità dei tessuti di supporto.
Perché la terapia di mantenimento parodontale è fondamentale
Nonostante i migliori sforzi del paziente e del team odontoiatrico, in alcuni casi la malattia parodontale può recidivare. Si parla di sito con tasca attiva quando, durante una seduta di mantenimento, si rileva un sito con profondità di sondaggio aumentata, sanguinamento al sondaggio e segni radiografici di perdita ossea progressiva rispetto alle valutazioni precedenti. In questi casi, è necessario un intervento terapeutico mirato, che può spaziare dalla strumentazione sub-gengivale intensiva alla chirurgia parodontale di revisione.
La precocità nell’identificare e trattare queste recidive è fondamentale. Ecco un altro motivo per cui il monitoraggio regolare è così importante: permette di intercettare la progressione della malattia prima che provochi danni strutturali irreversibili. Il follow-up è il miglior sistema di allerta precoce a disposizione del clinico.
La comunicazione con il paziente: motivazione e aderenza
Uno degli aspetti più delicati della terapia di mantenimento è la motivazione del paziente. Nel tempo, molti pazienti tendono a ridurre la frequenza delle visite, soprattutto in assenza di sintomi evidenti. È compito del team odontoiatrico spiegare con chiarezza che l’assenza di dolore non equivale all’assenza di malattia, e che la parodontite può progredire silenziosamente per anni prima di manifestarsi con sintomi evidenti come mobilità dentale o ascessi.
La comunicazione deve essere empatica, personalizzata e basata sulle evidenze. Mostrare al paziente le proprie cartelle cliniche con i dati di sondaggio nel tempo, le radiografie comparative, gli indici di placca e sanguinamento può essere un potente strumento motivazionale. Il paziente che capisce cosa sta succedendo nella propria bocca, e perché il mantenimento è importante, diventa molto più aderente al protocollo.
FAQ: Le domande più frequenti sulla terapia di mantenimento parodontale
La frequenza dipende dal profilo di rischio individuale. In linea generale, la maggior parte dei pazienti parodontali segue un protocollo di controllo ogni 3-6 mesi.
Sì, in modo significativo. Una pulizia dentale standard (igiene professionale di routine) si concentra sulla rimozione della placca e del tartaro sopragengivale, cioè sulla superficie visibile dei denti. È un appuntamento diagnostico e terapeutico allo stesso tempo.
Assolutamente no. L’assenza di sintomi non significa che la malattia sia guarita definitivamente o che non possa ripresentarsi. La parodontite è una patologia cronica: la suscettibilità individuale rimane anche dopo un trattamento di successo. I batteri parodontopatogeni possono ricolonizzare le tasche residue in poche settimane. Il mantenimento regolare è l’unico modo per intercettare precocemente una recidiva e intervenire prima che si verifichino danni irreversibili all’osso di supporto.
Gli studi a lungo termine sembrano dimostrare che i pazienti non aderenti al protocollo di mantenimento perdono progressivamente i risultati ottenuti con la terapia attiva. In concreto: le tasche si riformano o si approfondiscono, l’infiammazione riprende, la perdita ossea riprende la sua progressione. Più a lungo si interrompe il mantenimento, più il danno accumulato rischia di diventare irreversibile. In alcuni casi è necessario riprendere l’intera terapia attiva da capo, con costi e tempi molto più elevati rispetto a un semplice controllo periodico.
Sì, ma con alcune condizioni fondamentali. Prima di iniziare qualsiasi trattamento ortodontico, la parodontite deve essere completamente stabilizzata e in fase di mantenimento stabile. Durante la terapia ortodontica, i controlli parodontali devono essere ancora più frequenti, perché apparecchi fissi e allineatori possono rendere più difficile l’igiene domiciliare e favorire l’accumulo di placca. La collaborazione tra ortodontista e parodontologo è essenziale per garantire la sicurezza dei tessuti di supporto durante il movimento dentale.
Conclusioni: il mantenimento come investimento sulla salute
La terapia di mantenimento parodontale non è un optional né una spesa superflua. È il naturale proseguimento di un percorso terapeutico che richiede impegno, continuità e collaborazione. I denti che si preservano grazie al mantenimento sono denti che non dovranno essere sostituiti con impianti o protesi, con un risparmio economico e un guadagno in qualità della vita enormemente superiore al costo delle sedute di controllo.
La salute parodontale, inoltre, non è isolata dalla salute generale. Sempre più ricerche collegano la malattia parodontale a patologie sistemiche come malattie cardiovascolari, diabete, complicanze della gravidanza e, più recentemente, alcune forme di demenza. Prendersi cura del parodonto significa prendersi cura dell’organismo intero.
In definitiva, il messaggio per ogni paziente che ha concluso un trattamento parodontale è semplice ma fondamentale: la battaglia più importante non è quella che si vince nello studio del dentista, ma quella che si combatte ogni giorno con lo spazzolino in mano e che si monitora con regolarità insieme al proprio dentista. Solo così i denti possono davvero durare per tutta la vita.
👉 Prenota una visita presso Centro Salute Orale: valuteremo la situazione con attenzione e ti consiglieremo il trattamento più adatto.
Contattaci per informazioni o appuntamento a Rimini o a Bologna

